Zánět dásní
Synonyma
Zánět dásní
úvod
Pod výrazem „Zánět dásní"Rozumí se Zubní lékařství zánět Žvýkačky.
Gingivitida se musí technicky lišit od tak zvané Periodontální nemoc, šíření zánětlivých procesů v parodontu. Přesto existuje mezi gingivitidou a Periodontální nemoc (nesprávně známý pod termínem periodontální onemocnění) příčinná souvislost, protože v mnoha případech neošetřený zánět dásní dříve nebo později vede k zánětu dásní.

Gingivitida je obvykle způsobena špatnou nebo špatně prováděnou ústní hygienou. Bakterie a / nebo jiné patogeny žijící v ústech dosahují hloubek nejmenšími mezerami mezi zubem a dásní a vyvolávají tam zánětlivé procesy vylučováním jejich metabolických konečných produktů.
Výsledkem je, že organismus reaguje uvolněním speciálních zánětlivých faktorů a zvýšením průtoku krve do tkáně. V první řadě to vytváří hluboké gumové kapsy. V preventivní terapii (profylaxe) Z tohoto důvodu jde hlavně o učení vhodných technik čištění zubů.
Důraz je kladen na cílenou péči o prostory mezi zuby a okrajové oblasti mezi zubní hmotou a dásněmi. Nyní se předpokládá, že zatímco neúčinná ústní hygiena je hlavní příčinou vývoje většiny stomatologických (podpůrných) onemocnění, hlavní roli hrají také jiné faktory.
Tyto faktory zahrnují genetickou predispozici (toto bylo pozorováno v rozsáhlých studiích), časté dýchání v ústech, konzumace nikotinu a alkoholu.
Gingivitida je jednou z nejčastějších nemocí všech. Od věku 40 let se odhaduje, že každý třetí pacient trpí zánětem dásní. Většina lidí však nemá obecnou gingivitidu. Obvykle jsou postiženy izolované oblasti v dutině ústní.
Těmito orgány jsou obvykle okresy, které jsou součástí Péče o zuby jsou obtížně přístupné. (mosty, KorunaZúžení, vnoření zubů). Výrazné vyrovnání zubů zvyšuje riziko vzniku gingivitidy enormně.
Kromě toho, pokud jsou přítomny přemostěné a / nebo korunované zuby, je třeba neprodleně provést pravidelnou zubní prohlídku, protože zejména okrajové oblasti zubní protézy tvoří ideální polohu pro připojení bakterií.
Herpetická gingivitida
Klasický klinický obraz herpetické gingivitidy je důsledkem infekce virem typu 1 herpes simplex. Vyskytuje se převážně u dětí ve věku od 2 do 4 let, ale byl pozorován také u dospívajících a dospělých. Po inkubačním období (= doba mezi infekcí patogenem a prvním výskytem příznaků) po 4 až 6 dnech se u postižených vyvine horečka, únava, zvracení, sklon ke křečím, vážné neklid a změny v ústní dutině, které jsou obecně známé jako „hniloba v ústech“. „Jsou označeni.
Postižení mají tendenci mít špatný dech, zvýšenou tvorbu slin a otok lymfatických uzlin v oblasti hlavy a krku. Žvýkačky jsou velmi červené a tvoří se četné puchýře. Po krátké době se puchýře promění v kulaté deprese a ubližují dotyčné osobě. Gingiva může být také pokryta bělavě nažloutlými sekrecemi. Virová infekce může být také doprovázena zánětem v krku a těžkým kašlem a bolestmi v krku. Jak je tomu často, počáteční nemoci v dospělosti jsou komplikovanější než v raném dětství.
Změny v ústní sliznici v souvislosti s herpetickou gingivitidou regresní během 10 až 14 dnů se symptomatickou léčbou. Mezi ně patří odpočinek na lůžku, antipyretika, hojné pití a pečlivá, ale pečlivá ústní hygiena. Použití antibiotika je zbytečné, protože nemá žádný účinek proti virům. Ve zvláště závažných případech je lék acyklovir předepsán ošetřujícím lékařem. Po infekci je postižená osoba po celý život imunní vůči obnovené nemoci.
Přečtěte si níže. Virus herpes simplex
Ulcerativní gingivitida
Vředová gingivitida nebo také akutní nekrotizující ulcerózní gingivitida (ANUG) obvykle začíná náhle v oblasti mezi zuby. To, co jej odlišuje od ostatních forem gingivitidy, je tkáň ničící povaha, a proto se mezizubní papily během několika hodin téměř „rozplynou“. Zničená tkáň je doprovázena sekrečním povlakem. Kráterovité defekty v dásních zůstávají pozadu, které mají tendenci ovlivňovat zbytek dásní nebo dásňového lože a celé periodontium.
ANUG je spojen s těžkou bolestí, krvácením a zvýšeným slinením. Postižení trpí nepříjemným zápachem a chutí hnusnou chutí. Okolní lymfatické uzliny jsou oteklé a dalším příznakem je vysoká teplota.
ANUG často vzniká z existující chronické gingivitidy a v důsledku oslabeného imunitního systému, a proto vzniká v důsledku onemocnění krku a hltanu. Přesné složení odpovědných bakterií není dnes známo. Je však zřejmé, že ANUG není nakažlivý.
Kromě terapeutického čištění ústní dutiny je předepsáno antibiotikum pro boj s bakteriemi. Další opláchnutí účinnou látkou chlorhexidin může také minimalizovat bakterie, aby se dá dásně zhojily. V těžkých případech je pro postižené vhodný odpočinek. Během terapie by se postižené měly uchýlit k nealkoholickým jídlům a zvýšit jejich hydrataci.
Gravidarum gingivitida
Zánětlivé změny v ústní sliznici, známé jako gingivitis gravidarum, se během těhotenství vyskytují relativně často. Tkáně nastávající matky se během těhotenství stávají pružnější, včetně dásní. Žvýkačky bobtnají, začervenají a nadměrně krvácí. To může ovlivnit pouze jednotlivé oblasti, ale také celou gumu. Snížená produkce slin během těhotenství a posun hodnoty pH do kyselého rozmezí usnadňují bakteriím hraní.
Není neobvyklé, že se tkáň množí, tzv. Těhotenská hyperplázie. Tkáň se obvykle rozmnoží od třetího měsíce těhotenství a dosáhne svého největšího rozsahu v osmém měsíci. Přebytečně vytvořené dásně jsou velmi dobře zásobeny krví, což vysvětluje silnou tendenci ke krvácení.
Přibližně u jedné z pěti až sedmi žen dojde k těmto příznakům během těhotenství. Pouze asi 20% postižených má závažnou formu gingivitidy gravidarum, 80% trpí pouze mírnými příznaky.
Příčinou je posun v hormonální rovnováze a zejména nadměrná produkce estrogenů a progesteronu. Gingivitis gravidarum samostatně ustupuje již v devátém měsíci těhotenství a nejpozději po narození. Terapeuticky pomáhá pouze důkladná ústní hygiena. Ve zvláště výrazných případech je nutné gumy očistit. Nastávajícím matkám se doporučuje užívat vitamín C jako podporu.
Gingivitida v těhotenství
Zánět dásní během těhotenství je lékařskou komunitou rozpoznán Gingivitis gravidarum volal.
Je gingivitida známkou HIV?
Mohou se objevit změny v ústní dutině, které se mohou podobat zánět dásní, zejména v časných stádiích infekce HIV. V ústní sliznici se často vyskytují deprese ve formě vředů vředů. Plísňové infekce v leukoplakii v ústech, krku a chlupatých buňkách, které se objevují jako místní bělavá změna v dutině ústní, jsou časnými příznaky infekcí HIV. Také akutní, agresivní zánět dásní (viz výše pod Ulcerativní gingivitida) může být také časným příznakem infekce HIV.
Pokud máte podezření na infekci HIV, okamžitě se poraďte se svým lékařem.
Mohlo by vás také zajímat: Příznaky infekce HIV
Okrajová gingivitida
V případě marginální gingivitidy je ovlivněna pouze volná, nepřipojená marginální gingiva. Termín Gingivitida simplex často se používá jako synonymum pro marginální gingivitidu. Okrajová gingivitida se často vyvíjí v důsledku zvýšeného ukládání plaků v důsledku nedostatečné ústní hygieny. Bakterie, které se hromadí v plaku, produkují enzymy a toxiny, které způsobují zánět dásní.
Zánět se jeví jako věnec ze zubu na zub a má za následek otoky a zarudnutí. Žvýkačky jsou náchylnější ke krvácení. Důkladná orální hygiena a odstranění plaku způsobí, že příznaky zánětu zmizí během několika dnů.
Gingivitida Desquamativa
Gingivitis desquamativa je zvláštní termín pro zánět dásní, který byl dříve používán k označení těžkého typu s otoky a poranění dásní.
Termín gingivitida desquamativa se dnes používá k popisu zánětu, který je vyvolán nedetekovatelnými protilátkami specifickými pro dané onemocnění a nelze je přiřadit k žádnému jinému onemocnění. Protože většina postižených jsou ženy ve věku mezi 40 a 60 lety, je podezření na poruchy hormonální rovnováhy během menopauzy.
Vzhled je variabilní. Celá guma, jak volná gingiva, tak připojená pevná gingiva, jsou často postiženy silným zarudnutím, otokem a puchýřky. Krvácení je spojeno s příznaky a tyto rány mají špatnou tendenci se hojit. Diagnóza Gingivitis desquamativa se provádí pouze v případě, že patologie byla vyjasněna také odstraněním tkáně.
Gingivitida simplex
Gingivitida simplex popisuje nespecifický zánět dásní, který je spojen s otokem, zarudnutím a zvýšeným krvácením dásní. Gingivitis marginalis je synonymem pro gingivitis simplex.
Gingivitida simplex je obvykle způsobena bakteriálním plakem, který, pokud již existuje, infikuje dásně a vede k nepohodlí. V této mírné formě gingivitidy je ovlivněna pouze volná marginální gingiva, připojená gingiva není infikována.
Gingivitida simplex je primárně způsobena špatnou ústní hygienou, ale může být doprovázena i příznaky chřipky nebo během těhotenství. Bakterie mohou přednostně tvořit kapsy v mezizubních prostorech, protože epitel je v důsledku infekce oddělen od zubu. Bakterie se mohou usadit v kapsách a způsobit zhroucení kostí, což umožní uvolnění postiženého zubu. V tomto případě by se z jednoduchého zánětu dásní stal zánět dásní.
Příčiny gingivitidy
Příčiny gingivitidy se mohou lišit, ale podobně jako u zubního kazu jsou obvykle vyvolávány bakteriálním plakem, a tedy špatnou ústní hygienou. Pod pojmem plak se rozumí tvrdý biofilm, který sestává jednak z odpadních produktů bakteriálního metabolismu a jednak z ukládání potravin.
Zubní plak, který ulpívá na povrchu zubu, může v mnoha případech dokonce proniknout pod dásní. V hloubce se usadí na kořenech zubů a kolem nich a způsobuje při tom hluboké kapsy dásní.
Zubní povlak vede k těžkým zánětlivým procesům uvnitř těchto gumových kapes. V průběhu toho dochází k charakteristickým krvácejícím dásním. Gingivitida je čistý (izolovaný) zánět dásní bez účasti dalších struktur parodoncia. Ve většině případů však není gingivitida úplně klasifikována jako periodontální nemoc (falešně známé jako periodontální nemoc) známé zánětlivé onemocnění parodontu. Tato skutečnost je způsobena skutečností, že gingivitida má obvykle za následek zánět dásní, pokud nejsou přijata příslušná léčebná opatření. Zánět kolem dásní je obecně snadno rozpoznatelný. Žvýkačky rychle ztratí svou růžovou, světlou barvu v postižených oblastech a ztmavnou. Nedostatečná nebo nedostatečná ústní hygiena je dodnes hlavní příčinou gingivitidy.
Je však již dlouho známo, že řada dalších faktorů také podporuje zánětlivé procesy v oblasti dásní a dásní. Kromě špatné ústní hygieny existují faktory, které upřednostňují možné onemocnění, a tak podporují příčiny gingivitidy. Mezi tyto rizikové faktory patří:
- Užívání tabáku
- zvýšené dýchání v ústech
- neléčené zuby
- Životní partner se zánětlivými procesy v dutině ústní
- hormonální změny během těhotenství a obecně slabý imunitní systém (imunodeficience).
Bylo prokázáno, že pacienti trpící cukrovkou (cukrovka) trpí významně zvýšeným rizikem gingivitidy.U přibližně jednoho ze dvou lidí se alespoň jednou za život rozvine zánět dásní (gingivitida). Dlouhodobý stres na organismus může také podpořit rozvoj zánětlivých procesů v dutině ústní. Souvisí to se stresem indukovanou inhibicí tvorby imunitních buněk a jejich funkcí. U většiny postižených se dokonce vyvíjí zánět dásní, které drží zuby při postižení čelistní kosti (paradentóza). Dnes se dokonce předpokládá, že určitou roli hraje také genetická predispozice.
Příznaky gingivitidy
Prvním a nejdůležitějším příznakem gingivitidy je krvácení kolem dásní. Bolest při čištění zubů také není neobvyklá. Mezi typické příznaky gingivitidy patří také silné zarudnutí a / nebo tmavé zabarvení dásní. Kromě toho se zanícené dásně obvykle zdají oteklé a zesílené (otoky a otoky). Ve vážných případech může dojít k tzv. Ulcerativnímu rozpadu postižených dásní.
Terapie gingivitidy
Terapeuticky se ve všech formách gingivitidy provádí pokus o důkladné vyčištění dásní. Intenzivní očištění může postačovat ke zmírnění příznaků, pokud existuje mírná forma gingivitidy. V případě těžkých forem může být guma nutně profesionálně očištěna zubním lékařem / parodontistou také očištěním kapes mezi zuby.
Na podporu toho by postižená osoba měla používat ústní výplachový roztok, který obsahuje účinnou látku chlorhexidin diglukonát dvakrát denně po dobu dvou týdnů, protože se ukázalo, že to minimalizuje bakterie v ústní dutině.
Na začátku terapie provede ošetřující zubař nebo parodontist tzv. Profesionální čištění zubů (PZR). V průběhu toho je každý zub očištěn ze všech stran speciálními nástroji (kyretáž).
Díky jejich individuálnímu řezu jsou kyrety schopny odstranit z povrchu zubů jak měkké (plaky), tak tvrdé (zubní kameny) usazeniny. Alternativně lze zuby vyčistit také pomocí „pískovacího zařízení“. Z technického hlediska je však tato metoda více než diskutabilní, protože malé částice emitoru zdrsňují povrch zubu a vytvářejí tak nové špíny.
Zákonné zdravotní pojišťovny zpravidla pokrývají pouze náklady na takové ustanovení. Pacient proto musí sám zvýšit alespoň část částky. Cena profesionálního čištění zubů se od praxe k praxi velmi liší (náklady jsou v průměru mezi 70 a 150 EUR).
Vzhledem k této neléčené gingivitidě (Zánět dásní) mohou dokonce vést ke ztrátě jinak dokonale zdravých zubů po delší dobu, tyto náklady jsou odůvodněné. Zubní proces profesionálního čištění zubů však nestačí k zastavení gingivitidy na dlouhou dobu. Spolupráce dotyčného pacienta je nezbytná zejména pro úspěch léčby. K ošetření jsou nezbytné pravidelné kontroly, v případě potřeby nové profesionální čištění zubů a především přiměřená ústní hygiena.
V případě herpetické gingivitidy nebo ANUG může být vhodný i klid na lůžku, protože patogeny jsou tělo velmi oslabené a musí se regenerovat. Zubař také zařizuje antibiotika pro bakteriální a antivirová léčiva pro virové formy gingivitidy, aby rychle zbavil tělo infekce. V případě doprovodných příznaků, jako je horečka, jsou myslitelná i antipyretika, která snižují doprovodné příznaky gingivitidy.
Jaké léky pomáhají s gingivitidou?
V závislosti na závažnosti a typu gingivitidy se používají další léky.
- V případě bakteriálních forem gingivitidy jsou antibiotika kromě důkladného čištění nejúčinnějšími léky, které bakterie rychle ničí.
- U virové herpetické gingivitidy pomáhají antivirotika, jako je acyklovir, učinit virus neškodným a urychlit regeneraci postižené osoby.
- Antipyretika a léky proti bolesti se používají ke zmírnění vedlejších účinků gingivitidy. Patří sem například paracetamol, který má kromě svého úlevu od bolesti také účinek na snížení horečky.
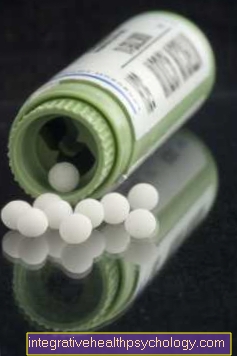
Homeopatie pro gingivitidu
S gingivitidou všeho druhu mohou globule také pomoci překonat zánět rychleji a regenerovat dásně. Homeopatie zároveň pomáhá rehabilitovat oslabený imunitní systém těla a urychlit hojení. Pro gingivitidu je lékem volby Mercurius solubilis ve formě globule. Mercurius solubilis v účinnosti D12 pomáhá zklidňovat krvavé a oteklé dásně. Obvyklá dávka je pět globulí třikrát denně. Pokud si nejste jisti globulemi, měli byste se poradit se svým zubním lékařem.
Domácí léky na zánět dásní
Zejména s mírnými formami gingivitidy simplex nebo marginalis mohou domácí léky pomoci uklidnit podrážděné a poraněné dásně a urychlit hojení. Pokud nedojde k výraznému zlepšení příznaků přibližně po týdnu, je naléhavě doporučena návštěva u zubaře.
- Uklidňující masti pro sliznici úst nebo výplachu kamenem nebo aloe vera mohou zklidnit dásně a zmírnit příznaky bolesti. Opláchnutí by se mělo používat třikrát denně, zatímco masti nebo pasty by se měly aplikovat specificky na lokální místa zánětu dvakrát denně.
- Byliny, jako je heřmánek, šalvěj a hřebíček, mohou být také použity v oplachovacích roztocích pro potlačení zánětu dásní.
- Zázvor se také používá jako výplachový roztok jako domácí lék na gingivitidu. Se zázvorem je však třeba kvůli jeho kořenitosti dbát na to, aby se dásně dále nedráždily.
- Obecně může cílené chlazení pomoci zmírnit příznaky na krátkou dobu a zmírnit bolest.
- Nejdůležitější je však důkladná orální hygiena, aby se odstranil bakteriální plak, který způsobuje gingivitidu simplex nebo marginalis, a vyčistil dásně, protože pokud bakterie zůstanou v ústech, přetrvává také gingivitida.
- U ostatních forem gingivitidy, které jsou způsobeny viry nebo hormony, jsou domácí léky bezmocné a nemohou regenerovat dásně
Přečtěte si více k tématu: Domácí léky na zánět dásní
Diagnóza gingivitidy

Ve zvláštních případech a / nebo když zánětlivé procesy pronikají do jiných struktur systému podpory zubů (například čelistní kost), doporučuje se specialista na parodontiku (Parodontisté) navštívit.
Na začátku se provádí komplexní screening (stav zubů a stav zařízení podporujících zuby). To znamená, že se přesně vyhodnotí stav zubní hmoty i stav dásní. V průběhu toho se také měří hloubka možných gingiválních kapes. Toto měření se provádí buď jménem jednotlivých zubů pro každý kvadrant čelisti (Index periodontálního screeningu; zkrátka: PSI) nebo mnohem rozsáhlejší na šesti místech kolem každého zubu.
Aby bylo možné určit hloubku gingiválních kapes, vede ošetřující zubař úzkou, zmenšenou sondu mezi zubní hmotu a dásně. Stanovení rozsahu gingiválních kapes je obvykle naprosto bezbolestné a zcela neškodné pro funkci zařízení na podporu zubů.
Kromě toho lze v rámci předběžných zkoušek provést mikrobiální test, aby se stanovily přesné zárodky. V závažných případech je také vhodné pořídit rentgenový snímek (OPG), který ukazuje zuby v čelisti spolu s čelistí. Pomocí tohoto rentgenového záření lze vyhodnotit stav kostry a posoudit, do jaké míry se již rozšířily zánětlivé procesy.
Skutečná terapie gingivitidy začíná všeobecnou profylaxí. V průběhu toho je pacientovi zobrazováno speciální barvicí tablety, u kterých je třeba optimalizovat ústní hygienu. Následuje návod na vhodnou techniku čištění zubů, která je přizpůsobena zvláštním podmínkám v ústní dutině individuálního pacienta (více podrobností viz profylaxe gingivitidy).
Prevence (profylaxe)
Nejúčinnější způsob, jak se chránit před vývojem gingivitidy, začíná doma.
Bez pravidelné, přiměřeně prováděné ústní hygieny, zánět dásní (Zánět dásní) nezabrání. Použití samotného zubního kartáčku ve většině případů nestačí k úplnému odstranění všech zárodků a usazenin plaku v ústní dutině. Obzvláště u pacientů, kteří trpí výraznými nerovnostmi zubů nebo velmi úzkými mezizubními prostory, existují obtížně přístupné oblasti.
Těchto oblastí lze jen stěží nebo vůbec dosáhnout štětinami zubního kartáčku. Z tohoto důvodu stomatologové doporučují mezizubní kartáček alespoň jednou denně (synonymum: Mezizubní kartáček) nebo nitě. Díky tomu je orální hygiena trochu časově náročnější, ale zdá se, že je to nejúspěšnější metoda prevence gingivitidy. Vzhledem k důkladnosti používání mezizubních kartáčů (a také nit) zkušenost ukazuje, že po několika minutách klesá, je vhodné začít každý den v jiném kvadrantu. Lze proto předpokládat, že každý kvadrant může být zcela zaznamenán nejméně každé čtyři dny.
Některé studie ukázaly, že v důsledku toho je riziko vzniku gingivitidy enormně sníženo. Kromě toho použití speciálních antibakteriálních výplachů v ústech snižuje počet bakterií žijících v ústní dutině a tím také tvorbu plaku. Pro kontrolu důkladnosti čištění zubů a zviditelnění zbývajících usazenin lze v pravidelných intervalech používat tablety na barvení zubů.
Při pravidelném používání mohou mít preventivní účinek také různé domácí prostředky.
Kromě toho by se mělo každých šest měsíců provádět zubní prohlídka. Velmi se doporučuje účast na speciálních profylaktických programech. Tyto programy zahrnují návštěvu u zubaře, která by měla být prováděna každé 3 až 6 měsíců podle potřeby. Během jednotlivých schůzek jsou zuby potaženy speciálním barvicím roztokem a jsou viditelné povlaky. Složky tohoto barvicího roztoku reagují s různými složkami usazenin a tímto způsobem nabývají specifické barvy. Tato řešení jsou nejen schopna zviditelnit zubní povlak pro oko, ale mohou také rozlišovat mezi starými a novými ložisky. Většina přípravků používaných v zubní praxi používá namodralé barvivo pro zvýraznění starších ložisek (starší než 48 hodin) a červené barvivo kolem nového plaku (Plaketa) pro zviditelnění. Potom se zubař nebo vyškolený profylaktický asistent (ZMF) snaží optimalizovat ústní hygienu pacienta pomocí pokynů k čištění. Profesionální čištění zubů s odstraněním volných (zubních plaků) a pevných (zubních kamenných) usazenin uzavírá takovou profylaxi.
Jaká jsou rizika gingivitidy?
Nejzávažnější riziko gingivitidy (Zánět dásní) je možnost šíření zánětlivých procesů na další struktury zařízení podporujícího zuby. To může vést k poškození čelistní kosti a regresi kosti. V nejhorším případě to má za následek ztrátu skutečně zdravých zubů. Následné dodávání zubních mezer implantátem je extrémně obtížné kvůli chybějící kostní kotvě. Z tohoto důvodu je obvykle nutné dodat most, který zase zajistí, že se vytvoří nové nečistoty, které se obtížně čistí. Kromě toho šíření zánětlivých procesů v oblasti čelistní kosti může mít škodlivé účinky na zdraví zubů. Není neobvyklé, že se zánět dásní (gingivitida) nakonec vyvine v bolestivý zánět kořene, protože se zánět šíří do čelisti.
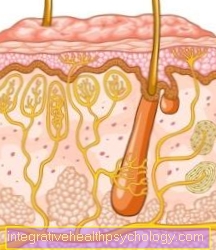
Anatomie dásní
Jako součást ústní sliznice (lat. Gingiva) dásně zakrývají čelist a k ní připojené spodní části zubní hmoty. Žvýkačky (Gingiva) se počítá do zařízení pro podporu zubů.
Na horním okraji (ve spodní čelisti na spodním okraji; apikální) pokračuje gingiva do volné ústní sliznice. Při bližším zkoumání je mezi dásněmi a ústní sliznicí vidět girlanda, tzv. Linea garlandiformis. Obecně se rozlišuje mezi dvěma různými částmi dásně, volnou a připojenou gingivou. Volné dásně jsou umístěny mezi každým zubem na dně
Mezizubní prostor. Přímo dole je gingiva, která je pevně spojena s kostními a dentálními cementy vlákny pojivové tkáně ("připojená gingiva“).













.jpg)