Infarkt
synonymum
Lékařský: Infarkt myokardu
Definice infarktu myokardu
Srdeční infarkt (infarkt myokardu) je definován jako destrukce buněk srdečního svalu v důsledku nedostatku kyslíku (ischémie) srdce nebo ohraničené oblasti srdce. V technickém žargonu se to také nazývá ischemická nekróza myokardu. Buňky srdečního svalu již nejsou (dostatečně) zásobovány kyslíkem a živinami, a proto umírají (buněčná nekróza) a přeměňují se na buňky pojivové tkáně, které již nemohou vykonávat žádnou srdeční aktivitu. To vytváří jizvu na srdci.
Většina srdečních záchvatů se odehrává na základě ischemické choroby srdeční (CHD), která je způsobena hlavně zúžením krevních cév (aterosklerózy) koronárních tepen. Ve zdravém (fyziologickém) stavu zásobují koronární cévy buňky srdečního svalu kyslíkem a živinami. Pokud jsou tyto cévy ovlivněny aterosklerózou a jsou zúženy nebo dokonce blokovány usazeninami na stěnách cév, buňky dostávají nedostatečné množství kyslíku a odumírají. To vede i.a. nadměrná bolest a pocit slabosti u pacienta.
Světová zdravotnická organizace (WHO) hovoří o infarktu, když jsou v krvi markery nestabilní anginy pectoris, které vykazují poškození srdečního svalu. Angina pectoris znamená bolest na hrudi („pevnost hrudníku“) v důsledku kritického zúžení koronární tepny, ke kterému dochází v klidu a jehož trvání, závažnost a frekvence se zvyšují.
Proteiny srdečního svalu troponin I a troponin T se etablovaly jako citlivé markery poškození srdečních svalů: uvolňují se do krevního oběhu, když buňky odumírají a jejich zvýšenou koncentraci lze zjistit odebráním vzorku krve.
Srdeční infarkt je společně s CHD označován jako akutní koronární syndrom, protože příznaky (symptomy) těchto dvou onemocnění jsou velmi podobné a nestabilní angina pectoris je často následována infarktem.
Kromě toho jsou změny EKG a angiografické nálezy citlivými markery srdečního infarktu.
Bylo proto nalezeno komplexní označení a společný diagnostický a terapeutický přístup.
Výskyt / frekvence
Infarkt je hlavní příčinou úmrtí obyvatelstva v průmyslových zemích. Každý rok umírá v Německu asi 200 000 lidí na jednom Infarkt. Muži mají ve svém životě riziko infarktu asi 30%, u žen v Německu je toto riziko asi 15%.
Příčina infarktu
Srdeční infarkty vznikají ve více než 95% případů v důsledku ischemické choroby srdeční: Stěny koronárních tepen jsou poškozeny aterosklerózou, protože takzvané plaky se připojují ke stěnám cév. Pokud se tyto usazeniny odtrhnou od stěny cévy, jsou zraněny a krevní sraženina (trombus) uzavře místo odtržení. Toto uzavření rány omezuje vaskulární průřez nebo jej úplně přemisťuje, což má za následek snížený průtok krve do dolního orgánu, srdce.
Hlavními rizikovými faktory výskytu aterosklerózy koronárních tepen a následného infarktu jsou:
- Kouřit cigarety
- Vysoký krevní tlak (arteriální hypertenze)
- vysoký celkový cholesterol v krvi
- nízká hladina HDL cholesterolu, která má ochranný účinek na cévní stav
- vysoká hladina lipoproteinu-a v krvi
- Věk (muži nad 45 let a ženy nad 55 let mají zvýšené riziko srdečního infarktu)
- diabetes mellitus a
- výskyt CHD a / nebo srdečních záchvatů u příbuzných prvního stupně
zavolat.
Jiné rizikové faktory pro CHD nebo infarkt myokardu jsou
- Nadváha (obezita)
- fyzická nečinnost
- špatná strava
- Poruchy metabolismu lipidů
- Porucha tolerance glukózy se zvýšenou hladinou cukru v krvi a
- Tendence k trombóze (tendence k vaskulární okluzi)
Přečtěte si také naše téma: Riziko infarktu, ateromatóza
Mnohem vzácnějšími příčinami infarktu myokardu (méně než 5% případů) jsou cévní zánět (vaskulitida), embolie (tromby přenášené do krevního řečiště), (vrozené) cévní malformace, které existovaly od narození, a cévní křeče, které mohou být způsobeny léky.
Faktory, které mohou být částečně odpovědné za výskyt infarktu, jsou kromě fyzické námahy a emočního stresu denní doba a preexistence nestabilní anginy pectoris. Pokud již pacient měl v anamnéze stížnosti na anginu pectoris, tj. Těsnost v hrudníku, někdy s dušností (dušnost) a sníženou výkonností, je jeho riziko srdečního infarktu 20%.
Frekvence (incidence) srdečního infarktu se zvyšuje v časných ranních hodinách, protože krev má v tuto chvíli tendenci tvořit tromby (cévní okluze).
V 70% případů je levá polovina srdce postižena infarktem. Je větší a silnější než pravá polovina, a proto potřebuje více kyslíku. Infarkt myokardu je dále klasifikován na transmurální a
netransmurální infarkt.
Při transmurálním infarktu myokardu je více než 50% tloušťky stěny myokardu ovlivněno buněčnou smrtí a je spojeno s viditelnými změnami v echokardiogramu (EKG); v netransmurálním infarktu myokardu je poškození buněk omezeno na vnitřní vrstvu srdeční stěny a v EKG nedochází k žádné korelaci.
Část myokardu, která se v důsledku infarktu stává nefunkční, závisí na umístění vaskulární okluze. Pokud je zúžení nebo okluze cévy způsobeno vaskulárním kmenem, jsou velké oblasti srdečního svalu nedostatečně zásobeny a vede k rozsáhlé infarktové zóně s vysokou ztrátou funkce.
Čím delší je doba ischémie (doba, kdy je srdeční sval nedostatečně zásobován kyslíkem), tím výraznější je proces buněčné smrti a závažnější poškození srdečního výdeje.
Přečtěte si více o tomto tématu na: Příčiny infarktu
Jakou roli hraje krevní tlak při infarktu?
Arteriální hypertenze (vysoký krevní tlak) je rozšířené onemocnění v populaci industrializovaných národů. Vysoký krevní tlak může způsobit turbulenci v cévách. To zvýhodňuje ukládání různých látek na stěnu cévy. Usazeniny vedou k většímu výskytu turbulencí a k ukládání ještě více látek. V jistém smyslu je to začarovaný kruh, protože látky omezují krevní cévy a následně vedou k vyšším hodnotám krevního tlaku, které postupně klade stále větší důraz na srdce. Tato ložiska jsou zvláště nebezpečná s ohledem na infarkt, pokud se vyskytují v koronárních tepnách. Tyto cévy jsou zodpovědné za zásobování srdečních svalů kyslíkem a dalšími živinami. Zúžení může znamenat, že v průběhu času se do buněk srdečního svalu dostane příliš málo krve s živinami. To má za následek poškození až včetně smrti buněk, které vedou k infarktu. Krevní tlak může také poskytnout důležité informace v případě akutního infarktu. Srdce může být infarktem tak silně poškozeno, že již nemá dostatečnou sílu k udržení krevního tlaku. Prudký pokles krevního tlaku (často doprovázený závratě nebo mdloby) může být proto známkou infarktu.
Srdeční infarkt ze stresu?
Již dlouho je známo, že prodloužený stres může být pro kardiovaskulární systém škodlivý. Za tím stojí několik mechanismů. Na jedné straně chronický stres v průběhu času zvyšuje krevní tlak a puls. Zejména vysoké hodnoty krevního tlaku zvyšují riziko srdečního infarktu.
Kromě toho tělo během stresu produkuje více bílých krvinek. Ve stresových situacích mají primárně za cíl pomáhat imunitnímu systému bránit se před cizími látkami. Bílé krvinky nemají jen pozitivní účinky na tělo. Obzvláště u lidí, kteří již trpí aterosklerózou (kalcifikace cév), mají tyto krvinky tendenci tvořit další plaky a usazeniny uvnitř cév, což vede k dalšímu zúžení.
Riziko srdečního infarktu - jak to můžete sami posoudit?
Vaše osobní riziko srdečního infarktu by mělo být posuzováno především lékařem nebo kardiologem (specialistou na srdce). Existuje však možnost provést vlastní výpočet rizik, zejména na internetu.
Různé webové stránky vypočítávají riziko na základě různých údajů. To zahrnuje i váš vlastní věk, protože čím starší se někdo dostane, tím vyšší je riziko infarktu. Krevní tlak také hraje hlavní roli. Čím vyšší je krevní tlak, tím pravděpodobnější je infarkt. Pohlaví je také důležitým faktorem při hodnocení rizik, protože muži mají vyšší riziko srdečních záchvatů než ženy, zejména pokud jsou mladší. Hladiny krevního tuku také hrají důležitou roli. HDL a LDL (oba jsou hladiny cholesterolu) jsou důležité parametry. Vysoká hodnota HDL má pozitivní vliv na kardiovaskulární systém, vysoká LDL má negativní účinky. Kromě toho diabetes a aktivní kouření zvyšují riziko infarktu. Většina počítačů také požaduje rodinnou historii (tj. Zda příbuzný již měl infarkt), protože srdeční choroby mají často také genetickou složku.
Harbingers
Srdeční infarkt obvykle přichází jako překvapení, ale ve většině případů akutnímu srdečnímu infarktu předcházejí první známky srdečního infarktu, které však jako takové nejsou vnímány.
Projevy infarktu jsou například nespecifická bolest břicha, nevolnost, poruchy spánku, únava nebo závratě. Tyto příznaky se mohou objevit mnoho týdnů před skutečným srdečním záchvatem, ale často jsou špatně vyhodnoceny.
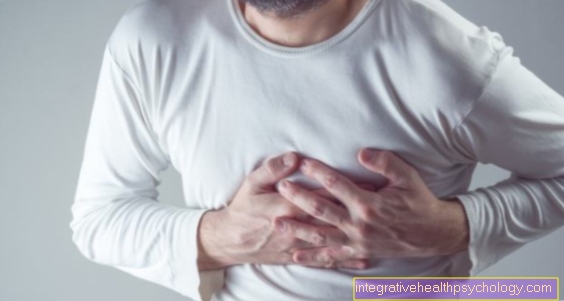
Typickým příznakem infarktu je pocit tlaku nebo napětí v hrudi, který je obvykle spojen s fyzickou námahou (např. Stoupání po schodech). Bolest v levé paži jako znamení infarktu také není neobvyklá.
Tento nepříjemný pocit v hrudi, který se také nazývá úzká a naléhavá bolest na hrudi nebo dokonce „Zničení bolesti“je popisován jako angina pectoris. Typicky útok anginy pectoris trvá kdekoli od několika sekund do několika minut. Pokud jsou útoky častější, intenzivnější nebo bolest na hrudi déle (15 je přes 30 minut) je to charakteristické pro infarkt.
Ale ne všechny tlaky na hrudník musí vycházet ze srdce. Tlak v hrudníku může být také způsoben plícemi nebo jícnem. Více se o tom dočtete pod: Tlak na hrudníku - co dělat
Ale ne každý cítí příznaky, které jsou vyvolány infarktem stejným způsobem. Některé infarkty nezpůsobují žádné, pouze drobné nebo atypické příznaky (tzv. „Tichý infarkt“). Tyto tiché srdeční infarkty se vyskytují častěji u lidí s diabetem a jsou jen zřídka oznámeny nespecifickými příznaky.
Záchvaty srdečního infarktu jsou u žen často odlišné varovné signály než u mužů. Mezi příznaky, které svědčí o srdečním infarktu u žen, patří například těžká dušnost, opakovaná nevolnost, zvracení a zejména nepříjemný pocit v horní části břicha. Tyto stížnosti jsou často nesprávně interpretovány jako problémy se žaludkem.
Takzvané pravidlo NAN může pomoci při rozpoznávání příznaků srdečního infarktu u žen: Pokud v oblasti těla mezi nosem, paží a pupkem, která trvá déle než 15 minut, dojde k nevysvětlitelné bolesti, je třeba v každém případě zavolat pohotovostního lékaře, protože to je pro vás znamení Infarkt.
Zvýšení krevního tlaku může být také předzvěstí srdečního infarktu, zejména pokud se současně vyskytnou typické příznaky, jako je bolest na hrudi, dušnost nebo rozmazané vidění. Postižená osoba často zažívá studené poty a má studené a vlhké ruce.
Nejmenší náznak srdečního infarktu je třeba brát vážně, bez ohledu na typ stížnosti, protože k náhlé srdeční zástavě může dojít kdykoli bez dalšího upozornění.
Přečtěte si více o tomto tématu na: Příznaky infarktu
Stížnosti / příznaky
Pouze asi čtyřicet procent lidí s infarktem má typické příznaky.
Hlavním příznakem, nejčastěji se vyskytujícím příznakem srdečního infarktu, je bolest na hrudi (nestabilní angina pectoris, také nazývaná „těsnost hrudníku“). To je velmi výrazné, je obvykle popisováno, že leží za hrudní kostí a má pro mnoho pacientů „devastující“ charakter.
Přečtěte si více k tématu: Bolest v oblasti srdce
Ve srovnání se stabilním záchvatem anginy pectoris (mírný nedostatek kyslíku v buňkách srdečního svalu) se nestabilní bolest anginy anginy pectoris během srdečního záchvatu nezlepšuje podáváním nitro preparátů (léků stimulujících krevní oběh v srdci). Navíc to trvá déle (více než 20 minut) a neztrácí se, když je tělo v klidu, takže pacienti jsou často vystrašení k smrti.
Bolest obvykle vyzařuje do paží (častěji vlevo), do horní části břicha nebo do dolní čelisti a do ramenního kloubu a vyskytuje se u více než poloviny pacientů před srdečním záchvatem.
Ženy, diabetici a starší pacienti často hlásí horní břišní potíže, když mají srdeční infarkt, takže s takovou bolestí je třeba zvážit nejen příčinu v žaludku a střevech, ale také infarkt zadního pozadí jako spouštěč bolesti.
Kromě hlavního příznaku anginy pectoris mnoho pacientů pociťuje slabost, více se potí, jsou bledí, mají srdeční arytmie a trpí dušností, nevolností a zvracením.
Přečtěte si více o tomto tématu na: Příznaky infarktu
20-30% pacientů má takzvaný „tichý“ infarkt, tj. nezpůsobuje pacientovi bolest. Toto je často případ diabetiků (diabetes mellitus) nebo velmi starých pacientů, kteří mají nervovou změnu (neuropatii) a těžko nebo již necítí bolest. V případě srdečního infarktu tito pacienti primárně trpí dušností, fyzickou slabostí nebo omdlením a náhle ztratí vědomí. Srdeční infarkt je u těchto pacientů prvním klinickým projevem (prvním projevem) ischemické choroby srdeční.
95% pacientů má srdeční arytmie během infarktu, který se může rozšířit až na komorovou fibrilaci (komorová tachykardie). Činnosti srdce jsou tak rychlé, že už není transportována žádná krev. Nakonec to znamená totéž jako srdeční zástava (asystole) bez jakéhokoli srdečního působení svalových buněk.
Ztráta dechu nebo chrastící zvuky detekované stetoskopem při poslechu plic jsou příznaky selhání levého srdce (levé srdeční selhání), tj. oslabená a neadekvátní funkce levé poloviny srdce, kterou lze vidět u asi 1/3 pacientů. V průběhu slabosti levého srdce dochází k přetížení plic typickými mokrými chrastícími zvuky.
Na buněčné úrovni jsou příznaky založeny na následujících důvodech:
Nedostatečné a umírající buňky srdečního svalu ztratí svoji funkci v případě infarktu. Už nemohou přispívat k čerpací funkci srdce, která udržuje krevní tlak a krevní oběh v oběhovém systému. V důsledku toho jsou příznaky nemoci (příznaky), jako je pokles krevního tlaku, dušnost, omezený krevní oběh a přísun kyslíku do orgánů, zejména v důsledku nedostatečného přísunu mozku, jakož i pocit fyzické slabosti.
Zkrátka lze říci, že obraz infarktu je velmi variabilní. Od nepoškodeného pacienta k pacientovi v bezvědomí je možné cokoli. Typickým celkovým dojmem je bledý, úzkostlivý, bolestivý pacient, který je zpocený chladem a může zvracet.
také číst: Bolesti hrudní kosti.
Bolest levé paže
Bolest vyzařující z hrudníku na levou ruku může být příznakem infarktu. Zejména u žen se může objevit izolovaná bolest v levé paži, která je zpočátku nezávislá na bolesti v oblasti srdce.Bolest v podstatě vyplývá ze skutečnosti, že buňky srdečního svalu nejsou dostatečně zásobovány kyslíkem a dalšími živinami. Toto je často případ, kdy se zablokují cévy, které dodávají krev do srdce. Nedostatek krevního oběhu vede ke zničení buněk srdečního svalu, což často způsobuje velmi silnou bolest, která může být také prezentována jako pálení nebo bodání. Skutečnost, že bolest není omezena na oblast srdce, je způsobena propojením nervových buněk, které směrují bolestový stimul do mozku. Vlákna ze srdce a levé paže se spojí v jednom bodě a odtud pokračují do mozku. Díky společné konečné cestě mozek někdy nedokáže zjistit, odkud přesně bolest pochází. Proto mozek promítá pocit nejen na srdce, ale také na levou ruku.
Přečtěte si více k tématu: Bolest levé paže jako znamení infarktu?
Bolest zad z infarktu
Někdy se prudká bolest infarktu necítí přímo v hrudi. Místo způsobení bolesti v srdci může infarkt také vést k bolesti zad, což je běžné zejména u lopatek. Skutečnost, že bolest v zádech je vnímána, je způsobena propojením nervových vláken vedoucích k bolesti. Vlákna zezadu a vlákna ze srdeční oblasti jsou vedena společně na nervovém plexu k dalšímu nervovému vláknu, a jsou proto svázána v mozku. Mozek proto často nemůže „vypočítat“ oblast, ze které bolest skutečně pochází, a proto interpretuje bolest infarktu jako bolest zad.
Příznaky srdečního infarktu u žen
Typický příznak srdečního infarktu, jmenovitě silná bodavá bolest nebo pocit tlaku v oblasti srdce, lze nalézt také u žen, ale srdeční infarkty u žen se často cítí jako velmi nespecifické příznaky. Srdeční infarkt u žen se často projevuje bolestí v oblasti žaludku. To může být doprovázeno nevolností a zvracením a v některých případech průjmem. U žen je navíc pravděpodobnější, že projeví příznaky, jako je dušnost a dušnost. To často také zahrnuje všeobecně špatný výkon a zvýšenou únavu. Ženy kromě bolesti na hrudi občas pociťují také píchání v levé paži nebo takové, které sahá až k zádům mezi lopatkami. Bolest v oblasti krku na čelist může také naznačovat srdeční infarkt u žen. Podobně ani závratě a mdloby nejsou u žen atypickými příznaky. Celkově se srdeční infarkty vyskytují častěji u žen od 50 let. U nemocí, které upřednostňují srdeční infarkty, se mohou objevit také v mladém věku.
Přečtěte si více na toto téma pod: Srdeční infarkt u žen
Příznaky srdečního infarktu u mužů
U mužů infarkt obvykle probíhá podle „typického“ schématu. V srdci je náhlá ostrá bolest. Na hrudi je často pocit tlaku a tlaku. Náhlý výskyt v kombinaci se silným pocitem těsnosti může vést ke symptomům úzkosti až do strachu ze smrti. Ještě před infarktem se mohou objevit známky, jako je pokles výkonu a snížená fyzická odolnost. Stejně tak, pokud máte dech a jste unavení, měli byste zvážit možný následný infarkt. Srdeční infarkty jsou nejčastější u mužů ve věku 65 až 75 let. Riziko srdečního infarktu se však zvyšuje již od 40. roku věku. Pokud existují onemocnění, která upřednostňují srdeční infarkt, je třeba věnovat větší pozornost možnému blížícímu se infarktu i v mladém věku. Tyto poruchy zahrnují poruchy rovnováhy lipidů v krvi. Vysoký krevní tlak nebo ateroskleróza (kalcifikace cév) mohou být také zapojeny do rozvoje infarktu. Totéž platí pro nemoci, jako je diabetes mellitus („diabetes“).
Jak dlouho trvá trvání příznaků?
Existuje několik nespecifických příznaků, které mohou ohlašovat infarkt v dostatečném předstihu. Mezi ně patří například zvýšená únava, snížený výkon a snížená odolnost. To jsou první známky toho, že srdce již nefunguje dobře. Základním problémem mohou být blokované koronární tepny, které se také podílejí na vývoji infarktu. Ostré bolesti mohou také nastat dlouho před skutečným infarktem, protože jsou také způsobeny nedostatečným zásobováním buněk srdečního svalu. K této bolesti může dojít zejména při fyzické námaze. Někteří lidé měli tyto příznaky měsíce, aniž by měli infarkt.
Skutečné příznaky srdečního infarktu je třeba brát vážně po několika minutách. V závislosti na závažnosti infarktu mohou trvat déle než půl hodiny. Lékaři pohotovosti by však měli přijet nejpozději do té doby, poskytnout první pomoc a zmírnit příznaky léky.
Můžete mít infarkt, aniž byste si to uvědomili?
Existuje možnost infarktu, aniž by si to uvědomoval. Tento typ infarktu se také nazývá „tichý infarkt“, protože jeho typickým „symptomem“ je nedostatek symptomů. Především není při tichém infarktu vnímána prudká bolest nebo napětí, které se obvykle vyskytují najednou. Dny nebo týdny předem se mohou objevit včasné varovné příznaky, jako je únava, špatný výkon, snížená odolnost nebo nevolnost a zvracení. Tyto příznaky však nenaznačují bezprostředně infarkt. K tichému infarktu dochází zejména tehdy, když jsou nervy, které vedou bolest, jakýmkoli způsobem poškozeny. V tomto případě nelze výslednou bolest přenést na mozek. Ani to se necítí.
Typickým onemocněním, při kterém se častěji vyskytují tiché infarkty, je diabetes mellitus („cukrovka“). Zvýšená hladina cukru nejprve zvyšuje riziko infarktu a zadruhé dochází k poškození nervů, takže přenos bolesti ze srdce do mozku není vždy k dispozici. Příčinou nedostatku příznaků při srdečním infarktu mohou být také jiná neurodegenerativní onemocnění, tj. Nemoci, při nichž zahynou nervová vlákna.
Přečtěte si více o tomto tématu na: Tichý infarkt
Průběh infarktu

Infarkt je rozdělen do následujících patologických změn v srdečním svalu:
- Fáze časné nedostatečné nabídky srdečního svalu
Buňky dostávají méně energie, než potřebují pro svou funkci, srdeční kontrakci (kontrakce srdce pro přenos krve do těla). Snižovací síla srdce klesá. - Fáze buněčné smrti
Nedostatečný přísun buněk vede k jejich smrti. - Fáze zjizvení
Myokard (svalové buňky) začíná remodelaci levé komory v rané fázi infarktu, který je znám jako remodelace.
Tloušťka stěny srdečního svalu se v místě infarktu zmenšuje, takže se zde srdeční komora rozšiřuje a mění svůj původní tvar jako celek. V důsledku zhroucení svalových buněk se zvyšuje napětí stěny srdce, což zvyšuje expanzi srdeční komory. Současně se zvyšuje spotřeba kyslíku v dosud neporušené tkáni srdečního svalu.
Komplikace
Komplikace po srdečním infarktu jsou rozmanité a téměř vždy závisí na tom, jak rychle je postižená osoba léčena po srdečním infarktu. Srdeční infarkt často vede k čerpací slabosti (nedostatečnosti) srdce. Je-li srdeční infarkt zvláště závažný, může postižená osoba zůstat v kómatu po dlouhou dobu. Podává se mnoho léků a osoba je ventilována. To způsobuje komplikace, jako jsou infekce, které mohou vést k pneumonii. Kromě toho je třeba očekávat dlouhou rehabilitační dobu. Kromě toho mohou nastat komplikace, jako je snížená výkonnost, snížená odolnost, únava atd.
Komplikace se dělí na časné a pozdní komplikace.
První zahrnuje všechny události, které se vyskytnou během prvních 48 hodin. Je to nejnebezpečnější období, 40% nepřežije první den po infarktu. Jednou z časných komplikací je srdeční selhání, kdy infarkt a zemře až 20% levé komory. Pokud je postiženo více než 40%, má to obvykle za následek kardiogenní (srdeční) šok, který je 90% fatální. To vede ke snížení krevního tlaku a selhání srdce při pumpování. Srdeční arytmie jsou další komplikací. Patří sem další komorové kontrakce, které zvyšují riziko komorové fibrilace. K fibrilaci komor dochází často do čtyř hodin po infarktu myokardu a je fatální u 80% pacientů.
Mezi pozdní komplikace patří:
- arteriální embolie
- Perikarditida
- Aneurysma srdeční stěny (vyboulení ve stěně srdce)
- Srdeční selhání
- Arytmie
Trvání infarktu
Protože srdeční infarkt se odehrává u každé osoby odlišně, nelze přesnou délku trvání předpovědět. Příznaky jako nevolnost a zvracení, které jsou velmi nespecifickými příznaky, se mohou objevit týdny nebo dny před infarktem. Nelze jej však použít k určení, kdy dojde k infarktu. Pokud příznaky, jako je bolest na hrudi a tlak na hrudi, přetrvávají déle než 5 minut, je pravděpodobné, že dojde k srdečnímu infarktu, a pokud k těmto příznakům dojde, je třeba okamžitě zavolat pohotovostního lékaře. Je zcela možné, že příznaky přetrvávají déle než 30 minut, pokud není mezitím řádně postaráno.
Diagnóza
laboratoř
Při odběru krve jsou vždy stanoveny hodnoty zánětu, které ukazují zvýšený reaktivní protein C a případně zvýšené bílé krvinky. Kromě toho se zvyšuje rychlost sedimentace. Tyto hodnoty zánětu jsou však velmi nespecifické a nemusí nutně znamenat infarkt myokardu. Další nespecifický marker je LDH, enzym nazývaný laktát dehydrogenáza, který se používá pro pozdní diagnostiku. K normálnímu stavu se vrací až po týdnu nebo dvou.
Specifičtějšími markery HI jsou troponin T a I. Jsou to markery specifické pro srdeční svaly, které stoupají asi tři hodiny po infarktu, maxima dosáhnou po 20 hodinách a normalizují se až po jednom až dvou týdnech. Jsou považovány za velmi bezpečné, pokud se měří po dobu 10 hodin a 5 dnů. Čtvrtý den troponin T koreluje s velikostí infarktu.
Pozitivní hladiny troponinů se bohužel mohou vyskytnout také v případech plicní embolie, zánětu srdečního svalu, akutního a chronického oslabení srdečního svalu, selhání ledvin nebo mrtvice.
Může být také stanovena enzymová kreatinkináza. Je to hlavní enzym, který se zvyšuje, když dojde k poškození svalů nebo srdce. Také zde koreluje hladina kreatinkinázy a velikost infarktu myokardu. Existují čtyři podskupiny enzymu. Kreatin kináza MB je zkratka pro typ myokardu a je důležitá pro diagnostiku infarktu. Pokud se toto zvýší mezi 6–20% celkové kreatinkinázy, jedná se o uvolnění ze srdečního svalu. Důvodem může být infarkt, ale příčinou může být také zánět srdečního svalu nebo operace na srdci.
Existuje rychlý test na protein nazývaný „protein vázající mastné kyseliny srdce“ (německý: protein vázající mastné kyseliny typické pro srdce). To je již pozitivních 30 minut po výskytu infarktu.
EKG
Elektrokardiogram je důležitým diagnostickým nástrojem pro lepší vizualizaci infarktu myokardu. Zobrazuje součet elektrické aktivity všech vláken srdečního svalu. To může být často negativní během prvních 24 hodin po symptomech podobných infarktu. Druhé EKG musí být proto provedeno po 24 hodinách, aby se v případě potřeby potvrdil nebo vyloučil infarkt myokardu.
Infarkt lze vyloučit pouze tehdy, je-li EKG dvakrát negativní a nejsou přítomny žádné abnormality troponinu T nebo troponinu I nebo kreatinkinázy MB.
EKG lze použít k popisu rozsahu a umístění infarktu a ke stanovení věku infarktu myokardu. Typickým příznakem infarktu je tzv. Elevace ST. V EKG je několik vln. Oblast mezi S a T je vzdálenost, ve které buzení komory ustupuje a srdeční sval se opět uvolňuje. Zvýšení v této oblasti zvyšuje nedostatek kyslíku, svědčí o infarktu a je také označováno jako STEMI (infarkt myokardu s elevací ST segmentu = infarkt myokardu s elevací ST segmentu). Existují tři fáze, každá s typickými změnami EKG, které ukazují věk infarktu. Kromě STEMI existuje NSTEMI, infarkt myokardu bez elevace ST. Je pravděpodobnější, že segment ST je snížen. Důkazem je typická laboratoř s troponinem T / I a zvýšení enzymu v kreatinkináze MB. S EKG se vede několik srdcí podél srdce. Tímto způsobem může lékař také zjistit, kde je infarkt, protože právě tyto elektrody vypadají podezřele.
Zobrazovací postupy
S echokardiografií, jako je ultrazvuk, lze zobrazit srdce a jeho struktury. Ventily, nádoby a velikost jsou pro školeného examinátora jasně viditelné. Celá srdeční funkce může být hodnocena od atria po plnění komory po funkci pumpy. Je patrné chybějící zvětšení tloušťky infarktové zóny a regionální pohybová porucha stěny. U velmi čerstvého infarktu se takové poruchy pohybu stěny objevují velmi brzy, a to ještě před změnou EKG a zvýšením enzymu. Pokud neexistují žádné poruchy pohybu stěny, lze infarkt myokardu vyloučit z 95% času.
Zobrazování magnetickou rezonancí může také ukázat strukturální změny v srdci. Zlatým standardem zobrazování je však katetrizace levého srdce. Vyšetření se provádí za sterilních podmínek. Pacient leží na vyšetřovacím stole a dostává lokální anestetikum v místě vpichu. To je buď v tříslech na femorální tepně nebo na zápěstí na radiální tepně. Katétr (drát) se pak posune do srdce. Katétr se používá k naplnění levé komory kontrastním prostředím. Současně se vytvářejí rentgenové snímky, které se přenášejí na monitor. Jakékoli zúžení nebo okluze v koronárních tepnách tak mohou být jasně zobrazeny.
Přečtěte si více o tomto tématu na: Diagnóza infarktu
Ilustrace infarkt
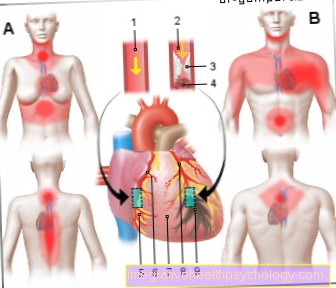
Srdeční infarkt (HI)
Infarkt myokardu (MI)
- Zdravá koronární tepna
(Koronární tepna)
Koronární tepna - Uzavřená tepna
Aterosklerotický plak
s krevní sraženinou (Trombus) - Vklady tuku (plak)
- Krevní sraženina -
trombus - Zdravá svalová tkáň
- Koronární tepna vpravo -
Koronární tepna dextra - Perikard -
Perikardium - Levá koronární tepna -
Levá koronární tepna - Zničená svalová tkáň
(Infarktová oblast s buněčnou smrtí)
Typické oblasti bolesti při infarktu:
Žena - hrudník, horní břicho, krk,
Dolní čelist, páteř, záda,
Pravidlo NAN (nos - paže - pupek)
Muž - hrudník, žaludek,
Emanace v paži a rameni,
Dolní čelist, záda
Přehled všechObrázky Dr-Gumperta najdete na: lékařské ilustrace
Jaké testy / rychlé testy existují pro infarkt?
Pro správnou diagnostiku srdečního infarktu hraje důležitou roli anamnéza, tj. Výslech pacienta. Pokud je podezření na infarkt potvrzeno, používají se hlavně krevní testy. To zahrnuje testování různých látek v krvi, které se obvykle nacházejí v buňkách srdečního svalu. Protože při srdečním infarktu se buňky lámou a vylévají své přísady do krve, aby tam mohly být detekovány. Látka, která obecně naznačuje smrt buněk, je LDH. LDH se nachází téměř ve všech buňkách a podílí se na jejich metabolismu. Typickým markerem infarktu je troponin T.Troponin T je enzym, který se nachází pouze v buňkách srdečního svalu. Takže pokud je v krvi příliš mnoho, jasně to znamená poškození srdce. Kromě krevních testů bude konzultována EKG. Elektrická aktivita v srdci se zaznamenává pomocí elektrod. Zaznamenávají se jako vlny a vrcholy. Pokud se tyto odchylují od typického vzorce, je podezření na infarkt. Nejčastěji se jedná o změnu vzdálenosti mezi vlnou S a vlnou T. Jeden proto mluví o infarktu elevace ST.
Léčba infarktu myokardu
Podle pokynů by léčba infarktu měla být v tomto pořadí:
- Obecná opatření (zajištění života)
- Reperfuzní terapie (znovuotevření uzavřených koronárních tepen)
- Profylaxe koronární re trombózy
- Terapie komplikací
Pohotovostní lékaři jsou obvykle první, kdo vidí pacienta s infarktem. Okamžitě dáte kyslík a nitro (droga používaná ke zlepšení průtoku krve do srdce) se rozprašuje pod jazyk. Antikoagulancia a kyselina acetylsalicylová jsou podávány žilní linií. Jedna studie ukázala, že včasné podávání kyseliny acetylsalicylové (aspirin) snižuje riziko úmrtí o 20%.
Kromě toho pacienti dostávají betablokátory, pokud nemají kontraindikace, jako je nízký srdeční rytmus, astma, srdeční selhání, věk> 70 let nebo poruchy vedení v srdci. Ty snižují klidovou srdeční frekvenci a krevní tlak. Tím se snižuje riziko vzniku komorové fibrilace.
Jakmile postižený dorazí do nemocnice, oběhový systém je pečlivě sledován. Je-li bolest silná, mohou být při silné bolesti podány nitráty nebo morfin (silný opiát). Léčba kyselinou acetylsalicylovou (ASA) pokračuje a jsou podávány další antikoagulancia. Betablokátory se také uchovávají jako léčivé přípravky, pokud nedochází k kontraindikacím.
Existují dva možné přístupy k reperfuzní terapii. V konzervativním stavu se uvádějí tzv. Fibrinolytika, která štěpí a tím rozpouští krevní sraženinu, která uzavírá koronární tepnu. Mezi tyto léky patří:
- Streptokináza
- Alteplase (r-t-PA) nebo
- Retepláza (r-PA)
Mohou být použity pouze v případě, že srdeční infarkt nebyl před více než 6 hodinami, neexistují kontraindikace a byla potvrzena změna EKG.
Kontraindikace, které hovoří proti lýzové terapii (rozpouštění trombu pomocí speciálních léků), jsou:
- Žaludek a střevní vřed (vřed)
- Krvácení na pozadí
- bolest hlavy
- Anamnéza poruch krvácení
- těhotenství
- mrtvice před méně než 6 měsíci (apoplexie)
- Aneuryzma (neobvyklé vydutí krevních cév)
- operace méně než 1–2 týdny před nehodou
Druhou metodou je operační přístup. Během vyšetření levého srdečního katétruperkutánní transluminální koronární angioplastika" odneseno. Je to zlatý standard terapie srdečního infarktu. Při tomto postupu se zavádí vodicí katétr (malá trubice) buď pomocí tříslové tepny (femorální tepny) nebo tepny předloktí (radiální tepny) a postupuje do aortální chlopně a koronárních tepen. Tím se zavede balónkový katétr. Je proveden pokus znovu otevřít zúženou nebo uzavřenou cévu v srdci pomocí balónku, který lze ručně rozšířit. Jako další podpěru lze použít stent, malou síťovitou nádobu ve tvaru válce.
V současné době, jako dlouhodobá terapie, jsou antikoagulancia a beta blokátory předepisovány trvale. Mezi antikoagulanty patří na jedné straně ty, které přímo inhibují shlukování krevních destiček (kyselina acetylsalicylová nebo klopidogrel) a na druhé straně kumariny, které nepřímo brání srážení krve prostřednictvím vitamínu K. Kromě toho by měl pacient užívat léky snižující hladinu cholesterolu, protože jasně snižují druhou infarktovou rychlost a úmrtnost.
Přečtěte si více o tomto tématu na: Terapie infarktu
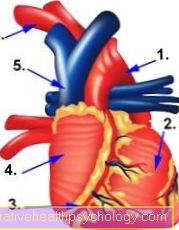
Obrázek anatomie srdce
- Hlavní tepna (aorta)
- komora
- Koronární tepny
- Forecourt (atrium)
- Vena cava
- Karotická tepna
Jak vypadá první pomoc při infarktu?
Při péči o infarkt existují dva cíle, které by první pomocník měl sledovat: Hlavní věcí je zbavit srdce. Kromě toho by pacientovy stížnosti měly být samozřejmě zmírněny co nejúspěšněji.
Protože krevní oběh se při infarktu často zhroutí, může to vést k mdloby. Proto by měl být pacient položen. V ideálním případě by horní část těla měla být trochu zvednuta. To znamená, že méně krve proudí zpět do srdce, takže srdce může ušetřit nějakou energii. Lidé, o kterých je známo, že mají srdeční problémy po dlouhou dobu, mají často nitro sprej. V tom je látka, která může rozšířit cévy. Protože zúžení koronárních tepen je ve většině případů příčinou srdečního infarktu, je tento lék ideálně vhodný pro opětovné rozšíření tepen v případě nouze.
Samozřejmě, pokud existuje podezření na infarkt, je třeba okamžitě zavolat pohotovostního lékaře. Zdravotníci pak mohou poskytnout další pomoc. Například poskytují osobě kyslík. Mohou také podávat léky proti bolesti, aby zmírnily akutní příznaky.
Přečtěte si více o tomto tématu: První pomoc
Stent po infarktu
Ve většině případů k infarktu dochází, když je blokována jedna nebo více koronárních tepen. To znamená, že za zúžením již nemůže do tkáně proudit dostatek krve. To vede k nedostatečnému přísunu kyslíku a dalších živin. Výsledkem je, že srdeční buňky umírají, což může vést k nepravidelnostem při srdeční pumpování. Aby se obnovilo zásobování buněk srdečního svalu, musí být překonáno zúžení nebo zablokování. To je často možné se stentem.
Stent lze považovat za kulaté pletivo. Obvykle se stent přivede do koronární tepny katétrem. Dlouhý drát je tlačen z tepny na stehně nebo na předloktí do srdce, odkud katétr jde do koronárních tepen. Stent je umístěn do koronární tepny takovým způsobem, že spočívá všude kolem stěny cévy, a proto udržuje nádobu otevřenou. Aby se zabránilo opětovnému usazování blokujícího materiálu, je stent často dodatečně potažen určitými látkami. Tímto způsobem lze postiženou koronární tepnu udržovat dlouhou dobu otevřenou, což zabraňuje novým srdečním záchvatům.
Přečtěte si více o tomto tématu na: Implantace stentu po infarktu
Obejít po infarktu
Srdeční infarkt je často způsoben zablokováním nebo zúžením koronárních tepen. Protože má plavidlo úzký bod, tkáň za ní již není dostatečně zásobena krví. Zjevnou terapií je proto obnovení krevního zásobení buněk. Jedním ze způsobů, jak toho dosáhnout, je chirurgie bypassu. K přemostění zúžení se obvykle používá endogenní nádoba z jiné oblasti těla. Tato nádoba je napojena na hlavní tepnu a připojena na koronární tepnu za zúžením. To umožňuje, aby krev tekla kolem úzkého bodu a znovu zásobovala buňky srdečního svalu.
Obrázek srdeční chlopně
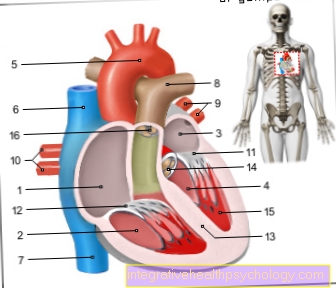
- Pravá síň -
Atrium dextrum - Pravá komora -
Ventriculus dexter - Levé atrium -
Atrium sinistrum - Levá komora -
Ventriculus zlověstný - Aortický oblouk - Arcus aortae
- Superior vena cava -
Vynikající vena cava - Dolní vena cava -
Dolní dutou žílu - Kmen plicní tepny -
Plicní kmen - Levé plicní žíly -
Venae pulmonales sinastrae - Pravé plicní žíly -
Venae pulmonales dextrae - Mitrální chlopeň - Valva mitralis
- Tricuspidální ventil -
Tricuspid valva - Komorová přepážka -
Interventrikulární septum - Aortální chlopně - Valva aortae
- Papilární sval -
Papilární sval
Přehled všech obrázků Dr-Gumpert naleznete na: lékařské ilustrace
Po infarktu v umělém kómatu
Lidé, kteří trpí velmi vážným infarktem, se často dostávají do umělého kómatu. Výsledkem je, že tělo spotřebuje méně energie, aby se srdce lépe zotavilo. Lidé jsou uměle větráni a mají také různé přístupy (většinou k žilám), jimiž lze podávat léky. Tyto léky mají podporovat srdce a oběhový systém, pokud to srdce nedokáže samo. Umělá kóma však má také nevýhody. Tělesné funkce běží „na zadním hořáku“ chvíli, takže po probuzení si lidé musí znovu zvyknout na každodenní stres.
předpověď

Bohužel velké množství (téměř 40%) stále umírá první den po infarktu. Bez revaskularizace v nemocnici zemře dalších 15%. To zvyšuje riziko úmrtí na srdeční infarkt na přibližně 50% během prvního měsíce.
V prvních dvou letech po propuštění 5-10% všech postižených trpí náhlou srdeční smrtí.
Dlouhodobá prognóza závisí na několika faktorech. Na jedné straně o velikosti infarktové oblasti a příznakech ischémie (těsnost hrudníku a známky EKG) a na druhé straně o srdeční arytmii a počtu zúčastněných cév.
Důležitým faktorem je také přetrvávání rizikových faktorů.
- Zvýšení LDL cholesterolu
- vysoký krevní tlak
- Kouř
- Diabetes mellitus
- Věk (nad 45 let pro muže a nad 55 let pro ženy)
Pokud je to možné, výše uvedené rizikové faktory je třeba dostat pod kontrolu, aby se prognóza trochu zlepšila.
Přečtěte si více o tomto tématu na: Prognóza infarktu
Arytmie po infarktu
K infarktu dochází, když buňky srdečního svalu nedostávají dostatek krve a dalších živin. Toto je často případ, kdy jsou blokovány koronární tepny. Srdeční svalové buňky odumírají kvůli nedostatečné zásobě. Signál, který stimuluje buňky srdečního svalu ke kontrakci, se přenáší z buňky na buňku a přes svazky jemných nervů. Buněčná smrt může vést k přerušení tohoto přenosu stimulu. Výsledkem je, že srdce již koordinovaným způsobem bije. Rytmus se mísí. Tyto srdeční arytmie mohou přetrvávat i po akutním infarktu. Mohou však být léčeni léky.
Jaké jsou šance na přežití po infarktu?
Asi polovina lidí, kteří trpí infarktem, zemře v akutní situaci. Většinou je to způsobeno srdečními arytmiemi, které jsou spouštěny infarktem a nemohou být dostatečně rychle napraveny. Pro dlouhodobé přežití po infarktu jsou zvláště důležité první 2 hodiny po infarktu. Čím rychleji se s postiženou osobou zachází a čím rychleji se zúžení v koronárních tepnách opět rozšíří, tím lepší je prognóza. Kromě toho přežití samozřejmě závisí na velikosti postižené oblasti a tedy na následných komplikacích. Asi 5 až 10% zemře na náhlou srdeční smrt v prvních 2 letech po infarktu. Míra nových infarktů je také vysoká.
prevence
Jak můžete zabránit infarktu hned teď? Zdravý životní styl je nejdůležitější věcí. Kouření je spojeno s trojnásobným zvýšeným rizikem infarktu. Měl by být dokončen co nejdříve. Zdravá takzvaná „středomořská“ strava má smysl. Měl by se jíst malý živočišný tuk a maso. Měly by být konzumovány rostlinné oleje a spousta zeleniny a ovoce. Pravidelné cvičení může snížit riziko infarktu myokardu. Každý, kdo trpí rizikovými faktory, jako je diabetes mellitus nebo vysoký krevní tlak, by měl udržovat hodnoty v normálním rozmezí pod přísnou kontrolou.
Přečtěte si více k tématu: Jak můžete zabránit infarktu?
rehabilitace
Rehabilitace, nebo zkrácená rehabilitace, má lidem s onemocněním srdce pomoci získat co nejvíce tělesného a duševního zdraví a vrátit se do každodenního života.
Existují čtyři oblasti rehabilitace srdce.
- Somatická (fyzická): Individuálně navržená tréninková opatření by měla postiženým pomoci znovu dosáhnout produktivity a odolnosti.
- Vzdělávací: Měl by se získat zdravý životní styl. Kromě toho se diskutuje o lécích. Proč je to důležité a důsledky neužívání léků. Dotčené osoby jsou tedy citlivější a pravidelně je berou.
- Emocionální: Pacienti se srdečním záchvatem často trpí psychologickými problémy, jako je deprese nebo úzkost. Vyškolený personál je na místě a může podporovat postižené.
- Sociální: Dohlížitel pomáhá pacientovi dostat se zpět do každodenního života. Jsou uvedeny tipy a informace o různých oblastech, jako je letecká doprava, řízení auta, práce, sexualita.
Léčba je rozdělena do tří fází:
Fáze 1 začíná v nemocnici. Usiluje se o rychlou mobilizaci. Fáze 2 probíhá buď jako nemocniční nebo ambulantní na rehabilitační klinice. Čtyři výše uvedené oblasti rehabilitace srdce jsou v programu. Fáze 3 zahrnuje celoživotní následnou péči o pacienta s infarktem. Cílem je, aby postižené osoby mohly znovu vést normální každodenní život a následky infarktu jsou omezeny jen mírně nebo vůbec.
Přečtěte si více o tomto tématu na: Rehabilitace infarktu











.jpg)